医師の働き方改革の重要性
なぜ医師の働き方改革が必要なのか
労働基準法の規定により、医師に対する時間外・休日労働の上限規制が2024年4月から適用されます。
また、平成30年7月に「働き方改革を推進するための関係法律の整備に関する法律」が成立し、2019年4月以降に医療機関を含む各事業所で、「労働時間法制の見直し」と「雇用形態に関わらない公正な待遇の確保」が求められます。
医師の長時間労働が指摘され、睡眠不足は、作業能力を低下させたり、反応の誤りを増加させたりすることがわかっていて、勤務時間が長くなるほど医療事故やヒヤリ・ハットの経験割合は上昇します。
法令遵守のためにも、また医師の勤務環境を改善し医師の確保ひいては医療の質・安全の向上を図る意味でも、医師の働き方を見直していく必要があります。
医師の勤務実態
厚生労働省医政局「医師の勤務実態及び働き方の意向等に関する調査」(平成29年4月6日)の結果概要
若い世代の常勤勤務医、特に救急科や外科、産婦人科等の勤務時間や当直・オンコールの負担軽減が課題と考えられます。
- 勤務時間(診療+診療外)は、年代が上がるにつれて減少するが、20代の勤務医(常勤)の勤務時間は、週平均57.3時間。これに当直・オンコールの待機時間が加わると、76.1時間となる。
- 勤務時間(診療+診療外)が特に長い診療科は、救急科(55.9時間)、外科(54.7時間)、臨床研修医(53.7時間)。
- 当直・オンコールが特に長い診療科は、産婦人科(22.8時間)、救急科(18.4時間)、麻酔科(16.7時間)。
- 男性の常勤勤務医のうち、勤務時間(診療+診療外)が週60時間以上は27.7%と高い割合。女性常勤勤務医は、17.3%。
応召義務と医師の働き方について
医師の応招義務が、医師の過重労働につながってきた側面も指摘されているが、応召義務は、医師が国に対して負担する公法上の義務であり、医師個人の民刑事法上の責任や医療機関と医師の労働契約等に法的に直接的な影響を及ぼすものではなく、応召義務があるからといって、医師は際限のない長時間労働を求められていると解することは正当ではない。(医師の働き方改革に関する検討会 報告書(平成31年3月28日)p.4-5 https://www.mhlw.go.jp/stf/newpage_04273.html)
医療機関における宿日直許可について
労働基準法では、常態としてほとんど労働することがなく、労働時間規制を適用しなくとも必ずしも労働者保護に欠けることのない宿直又は日直の勤務で断続的な業務(例えば、いわゆる「寝当直」に当たるような業務)については、労働基準監督署長の許可を受けた場合に労働時間規制を適用除外とすることを定めています(宿日直許可)。
医師の働き方改革〜労働時間法制の見直し
時間外労働時間の上限規制
※三六協定を結べる最大の時間外労働時間数
一般的な基準(2019年4月1日 ※中小企業:2020年4月1日〜)
- 年間360時間以内
- 月45時間以内
【特別な事情があり、労使で合意した場合】
- 年間720時間
- 単月100時間未満(休日労働含む)
- 複数月平均80時間(休日労働含む)
医師に適用される適用基準(2024年4月1日〜)
- 年間360時間以内
- 月45時間以内
臨時的な必要がある場合
(1)診療従事勤務医(A)
- 年間960時間以内
- 月100時間未満(例外あり)
(2)地域医療確保暫定特例水準(B)/集中的技能向上水準(C)
- 年間1,860時間以内
- 月100時間未満(例外あり)
地域医療提供体制の確保の観点から必須とされる機能を果たすために、当該医療機関における時間外・休日労働が年960時間を超えざるを得ない場合に上限を年1,860時間とする水準
連携B水準
地域医療提供体制の確保のために他の医療期間に派遣され、当該副業・兼業先での労働時間と通算した時間外・休日労働が年960時間を超えざるを得ない場合に通算の上限を年1,860時間とする水準
C水準
地域医療における必要性等の理由がある場合については、「地域医療確保暫定特例水準」として、一定の期間集中的に技能向上のための診療を必要とする場合については、都道府県知事が指定する医療機関について年間1,860時間まで時間外・休日労働を認めることとする「集中的技能向上水準」
勤務間インターバル制度の導入
終業と始業時刻の間に一定時間の休息を確保することに努めなければならない(2019年4月1日〜)
月60時間を超える残業時間の割増賃金率引き上げ
60時間を超えた部分の時間外労働については、50%以上の割増賃金の支払い(現行、中小企業:25%以上)(2023年4月1日〜中小企業でも義務化)
1人1年当たり5日間の年次有給休暇の取得
10日以上の年次有給休暇が付与される全ての労働者に対して毎年5日、時季を指定して休暇を与える(2019年4月1日〜)
労働時間の状況の客観的把握
裁量労働制職員及び管理監督者も含め、全ての職員の労働時間の状況を客観的・適切な方法で把握する(2019年4月1日〜)
フレックスタイム制における制度拡充
労働時間の精算期間の上限を1か月⇒3か月に変更(2019年4月1日〜)
長時間労働者に対する医師による面接指導等
面接指導等の対象となる時間外・休日労働時間が1月当たり100時間⇒80時間に変更(2019年4月1日〜)
2024年4月に向けては何をすべきか
医師の労働時間短縮に向けた緊急的な取組
『医師の労働時間短縮に向けた緊急的な取組』より(平成30年2月27日 医師の働き方改革に関する検討会)
https://www.mhlw.go.jp/file/05-Shingikai-10801000-Iseikyoku-Soumuka/0000195363.pdf
何に取組むべきかは医療機関の抱える課題によって異なります。
ご相談ください。
時間外労働時間管理の適正に向けた取組
- 医師の在院時間の客観的な把握
- 上司による出退勤時間の記録の把握も必要
36協定等の自己点検
36協定を締結しているか、36協定の内容と勤務実態が合っているかを確認
既存の産業保健の仕組みの活用
既存の産業保健の仕組みを活用し、長時間勤務となっている医師、診療科等ごとに対応方策を個別に検討
タスク・シフティング(業務の移管)の推進
医師の業務負担軽減に向け、他職種への業務移管の実施(入院説明、静脈ライン確保等)
女性医師等に対する支援
多様な勤務形態を受け入れ、女性医師が働きやすい環境を整備
医療機関の状況に応じた医師の労働時間短縮に向けた取組
医師の勤務状況に応じて労働時間短縮に向けた様々な取組みを検討・導入
労働時間短縮以外の取組
(★項目は早期に取り組む必要あり)
働き方・休み方改善
労働時間適正化
実態把握(★)
- 労働時間実態の把握
- 業務定義の実施
効率化に向けた取組み
- 情報通信機器を活用した業務効率化・省力化を推進
- 複数主治医制の採用
- チーム医療や多職種連携による業務分担
- 補助職(医師事務作業補助者等)を配置・育成
人員確保に向けた取組み
- 定年退職者の再雇用
- 募集・採用を強化するための取組を実施
勤務間隔の適正化
- 夜勤負担の軽減(夜勤明けの早帰りの推進、夜勤者の配置人数の見直し、夜勤回数の制限、仮眠時間の確保等)
- 夜勤・交代勤務の勤務間隔の管理
- 当直(宿直・日直)開けの勤務者に対する連続当直を行わない、当直明けに日勤を入れない等の配慮
職員の健康支援
- 職員に健康診断の受診の働きかけ、事後措置
- 職員のメンタルヘルスの教育研修の実施
- 長時間労働者に対する面接指導の実施
働きやすさ確保のための環境整備
職員全員
- ハラスメントや子育て・介護に関する専門職員による相談窓口の設置
- 有給休暇取得状況の管理等による取得率向上(★)
保育・介護実施職員、その他の家庭の事情等がある職員
- 院内等における保育所・学童保育の整備、保育・介護サービス利用者補助
- 多様な勤務形態の選択(当直・夜勤・時間外労働の免除、短時間勤務、フレックスタイム制、裁量労働制、短日勤務、交代制勤務等)(★)
- 男性職員への育休取得促進
長期休暇取得者
- 育休・介護休暇の延長
- 復帰者への研修の実施
働きがいの向上
適正な処遇の実施
- 公平な処遇の実施(配慮を受けている職員とその他の職員)
- 給与・手当等の処遇の充実・改善(緊急対応、オンコール、夜勤等)
スキルアップの支援
- 施設外研修への参加支援
- 専門資格の参加支援
キャリア形成支援
- キャリア形成相談窓口の設置
- 職員の状況や希望に応じた配置転換の実施
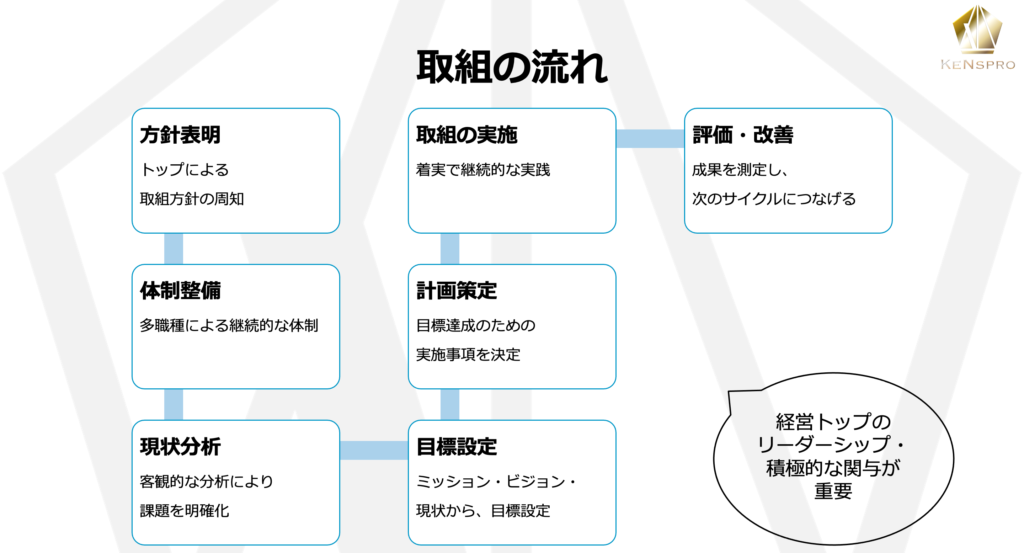
勤務環境改善に向けた取組の進め方
(以上、出典)厚労省『「医師の「働き方改革」へ向けた医療勤務環境改善マネジメントシステム導入の手引き』を参考に、当社にて編集
医師の働き方改革に関するご相談・お問い合わせ